25 Sie 2023
Pęcherzyca paraneoplastyczna - przyczyny, objawy, diagnostyka i leczenie
Co to jest pęcherzyca paranoplastyczna?
Paraneoplastyczna pęcherzyca została po raz pierwszy opisana przez Anhalt et al. w 1990 roku jako autoimmunologiczny wielonarządowy zespół związany z obecnością nowotworu oraz autoprzeciwciał przeciwko desmosomom. Oprócz objawów śluzówkowo-skórnych charakterystycznych dla pęcherzycy zwykłej (PV), PNP może dawać objawy ze strony płuc w postaci zarostowego zapalenia oskrzelików. Jest to objaw rzadki, ale potencjalnie śmiertelny. Ze względu na wielonarządowy charakter tej choroby nazywa się ją alternatywnie autoimmunologicznym, paranowotworowym zespołem wielonarządowym (Paraneoplastic autoimmune multi-organ syndrome, PAMS).
Jakim nowotworom może towarzyszyć pęcherzyca paraneoplastyczna?
Choć w literaturze opisywano rozmaite rodzaje nowotworów, z którymi współwystępowała pęcherzyca paraneoplastyczna, zdecydowaną większość z nich stanowią złośliwe rozrosty hematologiczne. Należą do nich różnego rodzaju chłoniaki oraz białaczki. Wśród nich wymienia się przede wszystkim chłoniaki B-komórkowe, przewlekłą białaczkę limfocytową (CLL) oraz grasiczaka.
Przykładem niezłośliwej choroby rozrostowej, której również może towarzyszyć pęcherzyca paraneoplastyczna, jest guz Castlemana.
Znacznie rzadziej nowotworami leżącymi u podłoża pęcherzycy paraneoplastycznej są raki płaskonabłonkowe, mięsaki tkanek miękkich oraz czerniaki.
Jakie objawy towarzyszą pęcherzycy paraneoplastycznej?
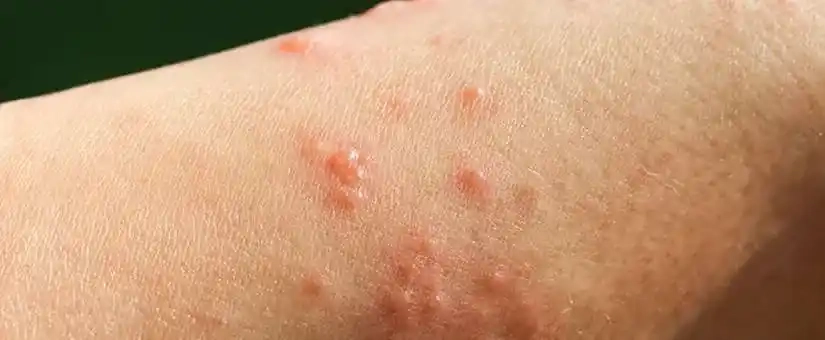
Charakterystyczną cechą pęcherzycy paraneoplastycznej jest wyjątkowo częste zajmowanie błony śluzowej jamy ustnej. Pierwszym objawem choroby w większości przypadków są bolesne, krwawiące i trudno gojące się nadżerki, które pojawiają się po wewnętrznej stronie policzków, na języku, podniebieniu, wargach lub dziąsłach. Z czasem zmiany mogą rozszerzać się na pobliskie błony śluzowe i zajmować gardło oraz śluzówkę nosa (prowadząc również do krwawień).
Pęcherzyca paraneoplastyczna stosunkowo często powoduje także powikłania okulistyczne - początkowo zajmując spojówki, a następnie kolejne struktury gałki ocznej, może prowadzić do nieodwracalnego uszkodzenia narządu wzroku.
Do typowych uszkodzeń błon śluzowych po pewnym czasie dołączają zwykle zmiany skórne, mogące przybierać najróżniejsze postacie. Jednoznaczne ich rozpoznanie może być z początku utrudnione. Oprócz typowych dla pęcherzycy pęcherzy, na skórze mogą pojawić się zmiany przypominające rumień wielopostaciowy, liszaj płaski oraz inne schorzenia dermatologiczne.
Zmiany skórne w pęcherzycy nazywamy polimorficznymi, co oznacza, że występują jednocześnie w różnych formach:
- pęcherzy,
- rumieni,
- zmian krwotocznych,
- grudek,
- nadżerek,
- ognisk złuszczania,
- strupów,
- głębokich owrzodzeń.
Zajęta nimi może być praktycznie cała powierzchnia skóry, choć nieco częściej obserwuje się zmiany na górnej połowie ciała.
Istnieje jeszcze jeden powód, dla którego pęcherzyca paraneoplastyczna stanowi szczególny podtyp pęcherzycy. Przeciwciała powodujące pęcherzycę paraneoplastyczną wywierają działanie niszczące nie tylko na komórki naskórka oraz błony śluzowej jamy ustnej. Jako jedyne posiadają zdolność uszkadzania innych nabłonków w naszym organizmie. Z tego powodu pęcherzyca paraneoplastyczna może zajmować również inne narządy, w których znajdują się błony śluzowe:
- przewód pokarmowy,
- układ oddechowy,
- narządy płciowe.
W literaturze naukowej coraz częściej pęcherzyca paraneoplastyczna określana jest jako "Paraneoplastyczny autoimmunologiczny zespół wielonarządowy" (zespół PAMS), co podkreśla mnogość zmian i narządów zajmowanych przez to schorzenie.
Powikłania z innych narządów, a w szczególności z układu oddechowego, bardzo słabo odpowiadają na leczenie, znacznie pogarszają rokowanie i stanowią największe zagrożenie dla pacjentów.
Jak przebiega diagnostyka pęcherzycy paraneoplastycznej?
Diagnostyka w kierunku PNP powinna być rozważona u pacjentów z bolesnym, postępującym zapaleniem jamy ustnej z tworzeniem się pęcherzyków skóry. Zmiany płucne w postaci zarostowego zapalenia oskrzelików zwiększają dodatkowo podejrzenie choroby. Co istotne, zarówno objawy skórne, jak i układowe wyprzedzają objawy choroby pierwotnej – nowotworu.
W badaniu histopatologicznym obserwuje się cechy zapalne skóry oraz akantolizę, czyli utratę łączności między komórkami warstwy kolczystej naskórka. W obrazie immunofluorescencji bezpośredniej obserwuje się złogi przeciwciał IgG i dopełniacza C3 w połączeniach międzykomórkowych, czasem również w obrębie błony podstawnej naskórka. W obrazie immunofluorescencji pośredniej na przełyku małpy obserwuje się przeciwciała przeciwko desmosomom, niekiedy również przeciwko błonie podstawnej. Substratem dedykowanym diagnostyce PNP jest pęcherz szczura. Charakterystyczna fluorescencja w obrębie nabłonka przejściowego sugeruje obecność przeciwciał przeciwko plakinom. W takim przypadku zaleca się wykonanie testu monospecyficznego (ELISA, IIFT-RC) w celu wykrycia przeciwciał przeciwko enwoplakinie.
Jak przebiega leczenie pęcherzycy paraneoplatycznej?
Leczenie pęcherzycy paraneoplatycznej wymaga wielokierunkowych działań. Największe szanse efektywnej terapii daje leczenie choroby podstawowej, czyli leżącego u podłoża pęcherzycy nowotworu. W przypadku jednoogniskowych guzów największe znaczenie ma zabieg operacyjny, natomiast w leczeniu rozsianych nowotworów hematologicznych stosuje się przede wszystkim rozmaite formy chemioterapii. Usunięcie bądź zahamowanie choroby nowotworowej powoduje spadek ilości produkowanych przeciwciał i złagodzenie objawów pęcherzycy.
Oczywiście jednocześnie z leczeniem onkologicznym stosuje się terapię objawową. Pierwszym rzutem leków blokujących nieprawidłową reakcję układu odpornościowego są wysokie dawki glikokortykosteroidów.
W przypadku oporności na tę grupę leków, wdrażane jest bardziej intensywne leczenie immunosupresyjne, którego zadaniem jest wyhamowanie odpowiedzi immunologicznej. Do najczęściej używanych leków immunosupresyjnych należą azatiopryna, cyklosporyna oraz mykofenolan mofetilu.
Niestety, w wielu przypadkach pęcherzycy paraneoplastycznej taka farmakoterapia pozostaje nieskuteczna.
Bardziej agresywne metody terapii obejmują na przykład plazmaferezę, czyli oczyszczanie osocza z krążących w nim autoprzeciwciał wywołujących objawy chorobowe. Pomimo intensywnego leczenia, pęcherzyca paraneoplastyczna bywa oporna na wszelkie formy terapii.
Szczególnie trudno ustępują wszelkie zmiany na błonach śluzowych, natomiast zajęcie przewodu pokarmowego i dróg oddechowych jest praktycznie nieodwracalne i wiąże się z bardzo poważnym rokowaniem.
Gdzie pójść na konsultację do lekarza onkologa?
Onkolmed Lecznica Onkologiczna to prywatna przychodnia, w której przyjmują najlepsi (w ocenie naszej i pacjentów) specjaliści zajmujący się leczeniem chorób nowotworowych.
W celu umówienia się na konsultację u onkologa skontaktuj się z Onkolmed Lecznica Onkologiczna lub skorzystaj z internetowego konta pacjenta (IKP).
Źródła:
autoprzeciwciala.info/dermatologia/pecherzyca-paraneoplastyczna/
poradnikzdrowie.pl/zdrowie/dermatologia/pecherzyca-paraneoplastyczna-przyczyny-objawy-leczenie-aa-Y3ir-C7Wb-mefb.html




