12 Sie 2025
Immunoterapia w leczeniu nowotworów układu pokarmowego — prostym językiem, krok po kroku
Drogi Czytelniku — jeśli interesuje Cię, czym dziś jest immunoterapia w nowotworach układu pokarmowego, jakie daje szanse, kto może na nią liczyć i jakie badania trzeba wykonać, przeczytaj dalej. Ten tekst prowadzę krok po kroku, tłumaczę terminy i podpowiadam, jakie usługi diagnostyczne i terapeutyczne są dostępne w Onkolmed Lecznica Onkologiczna w Warszawie oraz które badania wykonamy we współpracy z ośrodkami partnerskimi. Na końcu znajdziesz źródła naukowe i kliniczne potwierdzające opisywane fakty.
1. Czym jest immunoterapia? (krótko i jasno)
Immunoterapia to grupa metod leczniczych, które aktywują układ odpornościowy tak, żeby sam rozpoznawał i niszczył komórki nowotworowe. Najczęściej stosowane w praktyce są tzw. inhibitory punktów kontrolnych (checkpoint inhibitors) — leki blokujące białka takie jak PD-1, PD-L1 czy CTLA-4. Dzięki nim „wyłączony” wcześniej układ odpornościowy zyskuje szansę na reakcję przeciwko guzowi. Mechanizm ten opisują przeglądy i poradniki pacjenta.
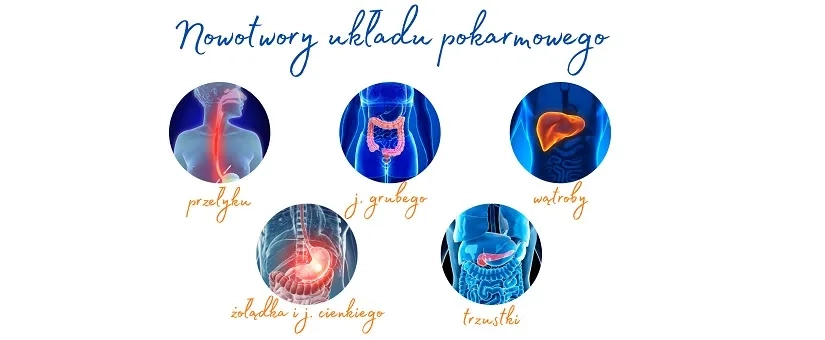
2. Które nowotwory układu pokarmowego mogą korzystać z immunoterapii?
Nie wszystkie nowotwory przewodu pokarmowego reagują na immunoterapię tak samo. Najważniejsze grupy, w których immunoterapia ma potwierdzoną rolę, to:
Niedrobnokomórkowy rak jelita grubego z defektem naprawy DNA (dMMR/MSI-H) — u pacjentów z przerzutowym rakiem jelita grubego i cechami MSI-H/dMMR immunoterapia (np. pembrolizumab) jako leczenie pierwszoliniowe daje znaczącą poprawę czasu bez progresji w porównaniu z klasyczną chemioterapią. To ważne odkrycie potwierdzone w badaniu KEYNOTE-177.
Rak żołądka/gastro-oesophageal junction (GEJ) — w określonych sytuacjach dodanie immunoterapii (np. nivolumab) do chemioterapii poprawia przeżycie: dane z dużego badania CheckMate-649 zmieniły praktykę kliniczną u części pacjentów (szczególnie u chorych z wyższą ekspresją PD-L1 mierzonym wskaźnikiem CPS).
Rak przełyku (szczególnie płaskonabłonkowy) — kombinacje pembrolizumabu z chemioterapią wykazały korzyść w wybranych podgrupach (np. PD-L1 CPS wysoki) i stały się elementem standardu w niektórych konfiguracjach.
Rak wątrobowokomórkowy (HCC) — połączenie atezolizumabu (blokada PD-L1) z bewacyzumabem (przeciwciało anty-VEGF) dało lepsze wyniki niż sorafenib i jest uznawane za pierwszoliniową opcję u chorych z nieoperacyjnym HCC. To wynik badania IMbrave150.
Nowotwory mniej wrażliwe na klasyczne inhibitory punktów kontrolnych — takie jak większość przypadków raka trzustki czy większość raków jelita grubego MSS (microsatellite stable) — wykazują ograniczoną odpowiedź na monoterapię immunologiczną. W tych nowotworach prowadzi się intensywne badania nad połączeniami (immunoterapia + chemioterapia, leki antyangiogenne, stymulatory komórek odpornościowych, szczepionki) aby „przełamać” odporność guza.
3. Jak ocenić, czy immunoterapia jest dla Ciebie — biomarkery i badania
Decyzja o zastosowaniu immunoterapii opiera się na wynikach specjalnych badań molekularnych i immunohistochemicznych. Najważniejsze testy to:
MSI / dMMR (mikrosatelitarna niestabilność / deficyt naprawy mismatch) — kluczowy biomarker w raku jelita grubego i coraz częściej testowany także w raku żołądka, przełyku i innych guzach przewodu pokarmowego. Obecność MSI-H/dMMR jest wskazaniem do zastosowania inhibitorów PD-1 w określonych sytuacjach. Wytyczne (m.in. NCCN i ESMO) rekomendują rutynowe badanie MSI/MMR u chorych z rakiem jelita grubego — testowanie jest „uniwersalne” u nowych rozpoznań.
PD-L1 (immunohistochemia, CPS — combined positive score) — stosowany szczególnie w raku żołądka i przełyku jako predykator korzyści z połączenia immunoterapii z chemioterapią (np. CheckMate-649). Interpretacja zależy od metody i klina (różne próbniki/skalowania).
TMB (tumor mutational burden) — liczba mutacji w megabazie; FDA udzieliła akcelerowanej, ogólnotumorowej zgody na pembrolizumab dla guzów o wysokim TMB (≥10 mut/Mb) w skojarzeniu z odpowiednim testem, jednak z zastrzeżeniem, że korzyści nie są jednorodne i wymagają ostrożnej interpretacji.
NGS / panele genetyczne — pomagają wykryć mutacje, fuzje i profile molekularne (np. mutacje związane z zespołem Lyncha: MLH1, MSH2, MSH6, PMS2), co ma znaczenie dla doboru terapii i kwalifikacji do badań klinicznych.
W Onkolmed wykonamy podstawowe i zaawansowane badania diagnostyczne — rektoskopia, biopsje pod kontrolą obrazowania, badania histopatologiczne, badania genetyczne i panele NGS. Immunohistochemia i badania molekularne wykonywane są w laboratoriach referencyjnych oraz we współpracy z ośrodkami partnerskimi, co daje szybkie i rzetelne wyniki.
4. Najważniejsze badania kliniczne, które zmieniły praktykę
Aby zrozumieć, dlaczego immunoterapia jest dziś stosowana w konkretnych sytuacjach, wystarczy spojrzeć na kluczowe publikacje:
KEYNOTE-177 — badanie, w którym pembrolizumab jako leczenie pierwszoliniowe u chorych z przerzutowym rakiem jelita grubego MSI-H/dMMR przedłużył czas wolny od progresji w porównaniu z chemioterapią, co było przełomowe dla tej grupy pacjentów.
CheckMate-649 — pokazało przewagę połączenia nivolumabu i chemioterapii w zaawansowanym raku żołądka/GEJ u pacjentów z wyższą ekspresją PD-L1 (CPS), prowadząc do włączenia takiego schematu do praktyki.
IMbrave150 — atezolizumab + bewacyzumab znacząco poprawiło przeżycie w nieoperacyjnym raku wątrobowokomórkowym w porównaniu do sorafenibu. To zmieniło standard opieki w wielu przypadkach HCC.
KEYNOTE-590 (i podobne) — wykazały korzyści z dodania pembrolizumabu do chemioterapii w pewnych grupach chorych na raka przełyku (szczególnie z wysokim PD-L1).
Te i inne publikacje stanowią podstawę aktualnych wytycznych (NCCN, ESMO) i praktyki klinicznej.
5. Jak wygląda diagnostyka i terapia w praktyce Onkolmed — co zrobimy u Ciebie?
Ścieżka pacjenta w kierunku immunoterapii zwykle wygląda tak:
Konsultacja onkologiczna — wywiad, ocena stanu ogólnego, omówienie historii choroby. (W Onkolmed przyjmują doświadczeni onkolodzy: np. Lek. med. Dawid Prószyński — onkologia kliniczna; Dr n. med. Ewa Anna Kosakowska — chemioterapia i onkologia kliniczna; chirurgia: Dr n. med. Michał Skalski, Prof. dr hab. Andrzej Rutkowski; proktologia i chirurgia onkologiczna: Dr n. med. Rafał Sopyło).
Pobranie materiału i badania obrazowe — biopsja (pod kontrolą USG lub TK), rektoskopia, USG jamy brzusznej, tomografia). Onkolmed wykonuje biopsje pod kontrolą USG i szeroką gamę badań obrazowych oraz rektoskopię.
Badania histopatologiczne i molekularne — histopatologia, immunohistochemia (m.in. PD-L1), testy MSI/MMR, panele NGS. Onkolmed wykonuje badania histopatologiczne i współpracuje z laboratoriami referencyjnymi w zakresie immunohistochemii i badań molekularnych; badania genetyczne i panele NGS są dostępne w Poradni Genetycznej Onkolmed lub w wyspecjalizowanych laboratoriach partnerskich.
Zespół wielospecjalistyczny (tumor board) — wyniki omawiane są przez zespół: onkolog, chirurg, radiolog, patomorfolog, chemioterapeuta, radioterapeuta; wspólnie ustalane jest optymalne leczenie (immunoterapia samodzielna, kombinowana lub inne opcje). Onkolmed podkreśla praktykę konsultacji zespołowej.
Rozpoczęcie i monitorowanie leczenia — immunoterapia podawana jest dożylnie w cyklach, a pacjent jest monitorowany pod kątem efektów i działań niepożądanych (badania krwi, ocena kliniczna, ewentualne obrazowanie). Standardem jest ścisła kontrola toksyczności i szybka reakcja zespołu medycznego.
6. Działania niepożądane i bezpieczeństwo — co warto wiedzieć
Immunoterapia może powodować specyficzne działania związane z nadmierną aktywacją układu odpornościowego — tzw. efekty niepożądane immunologiczne (np. zapalenie płuc, zapalenie tarczycy, zapalenie jelit, zapalenie wątroby, zaburzenia hormonalne). W większości przypadków są odwracalne przy wczesnej interwencji (steroidoterapia, przerwanie leku). Monitorowanie i szybkość reakcji zespołu są kluczowe.
Onkolmed oferuje opiekę specjalistyczną i monitoring (badania krwi, EKG, konsultacje) oraz szybki kontakt z zespołem w przypadku objawów niepożądanych.
7. Kto leczy w Onkolmed — konkretne nazwiska i poradnie
W Poradni Nowotworów Układu Pokarmowego Onkolmed pracują specjaliści zajmujący się kompleksowo tymi nowotworami. Przykłady lekarzy dostępnych w poradni (stan na stronie placówki):
Dr n. med. Michał Skalski — chirurgia ogólna / chirurgia onkologiczna.
Lek. med. Dawid Prószyński — onkologia kliniczna.
Prof. dr hab. n. med. Andrzej Rutkowski — chirurgia onkologiczna.
Dr n. med. Ewa Anna Kosakowska — chemioterapia nowotworów / onkologia kliniczna / psychoonkologia.
Dr n. med. Rafał Sopyło — chirurgia onkologiczna / proktologia.
Pełna lista lekarzy, zakresy ich konsultacji i rejestracja dostępne są na stronie placówki.
8. Badania kliniczne i przyszłość — dla kogo to opcja?
Wiele ośrodków prowadzi badania kliniczne nad nowymi kombinacjami: immunoterapia + chemioterapia, immunoterapia + leki antyangiogenne, immunoterapia + leki modulujące mikrośrodowisko guza, terapiami komórkowymi (CAR-T) czy szczepionkami przeciwnowotworowymi. Jeśli standardowe opcje są wyczerpane, udział w badaniu klinicznym może być realną alternatywą. Onkolmed ma sekcję „Badania kliniczne” i współpracuje z partnerami przy wdrażaniu badań.
9. Podsumowanie — dla kogo immunoterapia w nowotworach układu pokarmowego?
Jeśli Twój guz jest MSI-H/dMMR (np. część raków jelita grubego) — immunoterapia ma silne dowody skuteczności (KEYNOTE-177).
W raku żołądka/GEJ i wybranych nowotworach przełyku decyzja zależy od testu PD-L1 (CPS) i innych czynników — w określonych przypadkach dodanie inhibitora PD-1/PD-L1 do chemioterapii daje korzyść.
W HCC opcja pierwszoliniowa to m.in. atezolizumab + bewacyzumab (IMbrave150).
W trzustce i w większości MSS CRC immunoterapia w monoterapii rzadko działa — trwają badania nad kombinacjami.
10. Zaproszenie do Onkolmed — co możemy dla Ciebie zrobić
Jeżeli chcesz sprawdzić, czy immunoterapia może być dla Ciebie opcją — zapraszamy na konsultację i pełną diagnostykę w Onkolmed Lecznica Onkologiczna, ul. Nowoursynowska 139L, Warszawa. W Onkolmed możesz wykonać: rektoskopię, USG (m.in. jamy brzusznej), biopsję pod kontrolą obrazowania, badania histopatologiczne, badania genetyczne (w tym panele NGS i testy związane z zespołem Lyncha), markery nowotworowe oraz kompleksowe konsultacje z onkologiem, chirurgiem onkologicznym, chemioterapeutą i patomorfologiem. Część specjalistycznych badań molekularnych przeprowadzamy we współpracy z laboratoriami referencyjnymi/partnerskimi, aby zapewnić najwyższą jakość wyników.
Źródła
André T. et al., Pembrolizumab in Microsatellite-Instability–High Advanced Colorectal Cancer (KEYNOTE-177). NEJM.
CheckMate-649 trial publications — pierwszorzędowe dane dotyczące nivolumabu + chemioterapia w raku żołądka/GEJ.
Finn RS. et al., IMbrave150 — Atezolizumab + Bevacizumab w zaawansowanym HCC. NEJM / JCO.
KEYNOTE-590 oraz przeglądy dotyczące immunoterapii w raku przełyku.
NCCN i ESMO — wytyczne dotyczące badań biomarkerów (MSI/MMR/PD-L1) i zasad kwalifikacji do immunoterapii.
FDA — zatwierdzenie pembrolizumabu dla guzów TMB-H (KEYNOTE-158).
Przeglądy o ograniczonej skuteczności immunoterapii w raku trzustki i MSS CRC oraz badania nad kombinacjami terapeutycznymi.
Materiały Onkolmed: opis immunoterapii, Poradnia Nowotworów Układu Pokarmowego, lista badań i opisy badań histopatologicznych / genetycznych dostępnych w Onkolmed.




