05 Maj 2025
Leczenie chorób gruczołów wydzielania wewnętrznego
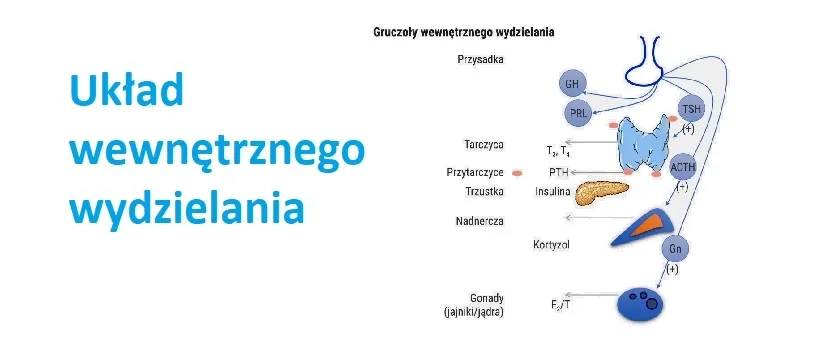
Układ hormonalny (endokrynny) obejmuje gruczoły dokrewne, m.in. tarczycę, przysadkę mózgową, nadnercza, trzustkę (część wydzielania wewnętrznego), jajniki i jądra. Endokrynolog zajmuje się ich chorobami i zaburzeniami – nie tylko nowotworowymi, lecz także „łagodnymi” schorzeniami. Do najczęstszych problemów należą: Hashimoto (autoimmunologiczne zapalenie tarczycy), nadczynność tarczycy (choroba Gravesa-Basedowa), zaburzenia przysadkowe (np. guzy produkujące prolaktynę, hormon wzrostu czy ACTH), choroba Cushinga, choroba Addisona, zespół policystycznych jajników (PCOS), czy hipogonadyzm (niedobór hormonów płciowych). W praktyce onkologicznej istotne są zwłaszcza nowotwory gruczołów dokrewnych (np. rak tarczycy), ale większość pacjentów zgłasza się z objawami hormonalnymi. Onkolmed Lecznica Onkologiczna w Warszawie posiada zespół specjalistów endokrynologów oraz szeroką diagnostykę (badania krwi, USG, rezonans, biopsje) i terapie farmakologiczne, chirurgiczne czy radioizotopowe w leczeniu chorób endokrynologicznych.
Tarczyca
Najczęstsze choroby: Tarczyca reguluje metabolizm i temperaturę ciała. Do najczęstszych chorób należą niedoczynność tarczycy – zwykle z powodu przewlekłego zapalenia autoimmunologicznego (choroba Hashimoto), oraz nadczynność tarczycy – najczęściej w przebiegu choroby Gravesa-Basedowa (zbyt duża produkcja hormonów). Inne schorzenia to wole guzkowe (pojedyncze lub wieloguzkowe) oraz nowotwory (łagodne guzki, raki tarczycy). Choroba Hashimoto jest główną przyczyną niedoczynności – atakując tarczycę, prowadzi do stopniowego spadku poziomu hormonów. Nadczynność (Graves) dotyka głównie kobiety w wieku 20–40 lat i objawia się cechami przyspieszonej przemiany materii.
Objawy: W niedoczynności tarczycy organizm zwalnia – pacjent czuje zimno (nawet przy normalnej temperaturze otoczenia), ma chroniczne zmęczenie, przybiera na wadze, cierpi na zaparcia, suchą skórę i łamliwe włosy. Mogą wystąpić problemy z pamięcią, depresja i obniżone libido. W nadczynności (Gravesa) natomiast chory chudnie pomimo apetytu, odczuwa nadmierny niepokój, kołatanie serca (tachykardię), drżenie rąk, nadmierną potliwość oraz nietolerancję ciepła. Charakterystyczne są też objawy oczne – np. wytrzeszcz i podwójne widzenie (orbitopatia tarczycowa). W wolu guzkowym można wyczuć powiększony, nierówny gruczoł na szyi, a przy nowotworach tarczycy pojawiają się guzy na szyi, czasem z powiększeniem węzłów chłonnych.
Diagnostyka: Podstawą rozpoznania są badania krwi – poziom TSH (hormonu przysadkowego kontrolującego tarczycę) oraz hormonów tarczycy (fT3, fT4). Dopełniające mogą być badania przeciwciał przeciwtarczycowych (np. anty-TPO w Hashimoto, TRAb w chorobie Gravesa). W Onkolmed oferujemy też USG tarczycy, które pozwala ocenić wielkość gruczołu i wykryć guzki. Badanie USG jest bezbolesne i nie wymaga przygotowania – wystarczy odsłonić szyję i zdjąć biżuterię. W razie potrzeby wykonujemy też scyntygrafię tarczycy (oznaczanie czynności gruczołu radioizotopem) oraz biopsję cienkoigłową podejrzanych guzków. W diagnostyce onkologicznej wykorzystujemy badania obrazowe – tomografię komputerową i rezonans magnetyczny (np. do oceny struktur szyi, przy podejrzeniu przerzutów). Na końcu lekarz przeprowadzi wywiad i badanie fizykalne (np. palpację szyi). W Onkolmed badania te (USG, rezonans) są wykonywane nowoczesną aparaturą przez wykwalifikowanych specjalistów, co pozwala na precyzyjną diagnozę.
Leczenie: W niedoczynności tarczycy stosuje się hormonalną terapię zastępczą – najczęściej lewotyroksynę (syntetyczną tyroksynę), którą pacjent przyjmuje regularnie (np. codziennie rano) w dawce dobranej indywidualnie do poziomu hormonów i masy ciała. W nadczynności stosuje się zazwyczaj leki przeciwtarczycowe (np. tyrozostatyki jak tiamazol, propylotiouracyl) zmniejszające produkcję hormonów. W pewnych przypadkach konieczna jest operacja tarczycy (tyroidektomia) – np. przy dużym wolu lub guzach, zwłaszcza podejrzanych onkologicznie. Dodatkowo stosuje się leczenie jodem promieniotwórczym (^131I), które selektywnie niszczy część tkanki tarczycowej i jest „radykalną” metodą leczenia nadczynności. Leczenie radioizotopowe bywa wykonywane przy chorobie Gravesa lub przy nawracającej chorobie wola guzkowego. Po leczeniu jodem bardzo ważne jest dalsze monitorowanie, gdyż może wystąpić przejściowa lub trwała niedoczynność tarczycy. W przypadku raka tarczycy stosuje się operacyjne usunięcie gruczołu z ewentualnym podaniem jodu radioaktywnego oraz chemioterapię czy radioterapię w zależności od typu nowotworu.
Specjaliści Onkolmed: Chorobami tarczycy zajmują się w Onkolmed przede wszystkim endokrynologowie i chirurdzy (w tym chirurgia onkologiczna), a w przypadku raka – również onkologowie. Diagnostyką obrazową (USG) opiekują się radiolodzy. Nasza klinika zapewnia kompleksową opiekę – od diagnozy (badania laboratoryjne, ultrasonograf, rezonans) po leczenie farmakologiczne, chirurgiczne i radioizotopowe.
Przysadka mózgowa
Najczęstsze choroby: Przysadka to mały „szef” hormonów – kontroluje wiele innych gruczołów (tarczyca, nadnercza, gonady). Do głównych schorzeń należą gruczolaki przysadki, które mogą wydzielać nadmiar niektórych hormonów lub prowadzić do ich niedoboru (niedoczynność przysadki). Najczęściej spotykane gruczolaki to prolaktynoma (nadmiar prolaktyny), guz somatotropowy (nadmiar hormonu wzrostu – akromegalia), guz kortykotropowy (nadmiar ACTH – choroba Cushinga) oraz bardzo rzadko guzy wydzielające TSH (tyreotropina). Duże guzy przysadki mogą też uciskać okolice oczu – powodując tzw. ubytki w polu widzenia lub podwójne widzenie. Ponadto uderzanie guza w pobliskie tkanki może wywoływać silne bóle głowy.
Objawy: W zależności od wydzielanego hormonu gruczolaki dają różne objawy. Prolaktynoma u kobiet objawia się zaburzeniami miesiączkowania, bezpłodnością, nadmiernym owłosieniem i mlekotokiem (wydzielaniem mleka). U mężczyzn powoduje spadek libido i zaburzenia erekcji, czasem ginekomastię (powiększenie piersi). Gruczolak GH (hormon wzrostu) prowadzi do akromegalii – powiększonych dłoni, stóp i kości twarzy, pogrubionego głosu, zaparć, nadciśnienia, cukrzycy oraz osłabienia mięśni. Gruczolak kortykotropowy wydziela ACTH, co powoduje nadmierną produkcję kortyzolu w nadnerczach – objawy choroby Cushinga: otyłość centralną, zaokrągloną twarz (tzw. twarz księżycowata), rozstępy na skórze, osłabienie mięśni, nadciśnienie i cukrzycę. Może też pojawić się trądzik, osteoporoza, zmiany nastroju. Rzadki gruczolak tyreotropinowy wywołuje nadczynność tarczycy i jej typowe objawy (drażliwość, pocenie się, przyspieszone bicie serca). Jeżeli guz przysadki jest duży, występują dolegliwości neurologiczne – bóle i zawroty głowy, zaburzenia pola widzenia. Z kolei niedoczynność przysadki (np. w wyniku guza niszczącego przysadkę lub po operacji) daje objawy wynikające z braku hormonów: zmęczenie, osłabienie, spadek ciśnienia, niedoczynność tarczycy lub nadnerczy.
Diagnostyka: Rozpoznanie guzów przysadki wymaga testów hormonalnych i obrazowania. Zlecamy badania krwi – poziom prolaktyny, hormonu wzrostu (IGF-1), ACTH, kortyzolu (czasem po teście z deksametazonem), TSH, LH, FSH, testosteronu lub estrogenów, w zależności od objawów. W Onkolmed dostępne są także testy obciążenia (np. doustny glukozy w ocenie hormonalnej). Kluczowe badanie obrazowe to rezonans magnetyczny mózgu ze szczególną uwagą na przysadkę, które dokładnie pokaże wielkość guza i jego lokalizację. Często wykonuje się również badanie okulistyczne – pole widzenia. W przypadku niedoczynności przysadki istotne jest oznaczenie wielu hormonów, by wykryć które płaty przysadki są niewydolne.
Leczenie: W prolaktynomie pierwszym wyborem są leki – agoniści receptora dopaminy (bromokryptyna, kabergolina) normalizują poziom prolaktyny i często zmniejszają guz. Inne wydzielające hormony guzy zwykle wymagają operacji neurochirurgicznej (usunięcie guza przez zatokę klinową) – jest to tzw. operacja przeznosowa, wykonywana na ogół techniką mikrochirurgiczną. Po operacji wielu pacjentów potrzebuje hormonoterapii zastępczej. W niektórych przypadkach stosuje się też radioterapię lub innowacyjne techniki (np. Gamma Knife). W chorobie Cushinga wywołanej przez przysadkę leczeniem z wyboru jest operacyjne wycięcie guza (neurochirurg), czasem uzupełniane radioterapią przysadki. W przypadku gruczolaka GH pooperacyjnie można podawać analogi somatostatyny (octreotyd) lub antagonisty receptora wzrostu. W każdej sytuacji pacjent wymaga długotrwałej opieki endokrynologa i regularnych kontroli hormonów.
Specjaliści Onkolmed: W leczeniu chorób przysadki uczestniczą endokrynolodzy i neurochirurdzy z doświadczeniem w chirurgii podwzgórzowo-przysadkowej. Dostępni są również radiolodzy wykonujący rezonans oraz rehabilitanci neurologiczni. Dzięki współpracy wielodyscyplinarnej Onkolmed zapewnia pacjentom kompleksowe postępowanie: od diagnostyki hormonalnej po chirurgię i fizjoterapię.
Nadnercza
Najczęstsze choroby: Nadnercza wytwarzają ważne hormony – kortyzol, aldosteron oraz adrenalinę. Najczęstsze schorzenia to choroba Addisona (pierwotna niewydolność nadnerczy), zespół Cushinga (nadmiar kortyzolu) oraz gruźlica nadnerczy. Inne to hiperaldosteronizm pierwotny (zespół Conna) i pheochromocytoma (guz chromochłonny). Choroba Addisona (pierwotna niedoczynność) powstaje najczęściej z przyczyn autoimmunologicznych – pacjent ma za mało kortyzolu i aldosteronu. Z kolei zespół Cushinga może być wtórny (guz przysadki produkuje za dużo ACTH) lub pierwotny (gruczolak nadnerczy wydzielający kortyzol). Pheochromocytoma to rzadki nowotwór nadnerczy wytwarzający nadmiar adrenaliny i noradrenaliny. Nadciśnienie często jest też skutkiem hiperaldosteronizmu (niedobór potasu) albo guzów nadnerczy.
Objawy: Choroba Addisona objawia się zmęczeniem, osłabieniem, utratą masy ciała, niskim ciśnieniem, złym samopoczuciem, ciemnieniem skóry i błon śluzowych. Pacjent może odczuwać zawroty głowy i łaknienie soli. Cushing powoduje natomiast przyrost masy ciała w tułowiu, otyłość twarzy (twarz księżycowata), wyraźne rozstępy na skórze, osłabienie mięśni, osteoporozę, nadciśnienie, cukrzycę, trądzik i zmiany nastroju (drażliwość, depresję). W hiperaldosteronizmie występuje wysokie ciśnienie tętnicze i niski potas (skurcze mięśni, mrowienia). W pheochromocytoma typowa jest nagła nadciśnieniowa „burza”: bóle głowy, kołatanie serca, poty, bladość, lęk i drżenie ciała. Pozostałe objawy to bóle mięśni, osłabienie, zmiany skórne (np. przebarwienia) czy pogorszenie libido. W przypadku guzów nadnerczy mogą być dodatkowe symptomy choroby nowotworowej, np. wyczuwalny guz w brzuchu, bóle brzucha.
Diagnostyka: Podstawą są badania hormonalne: oznaczamy poziom kortyzolu, ACTH (by odróżnić pierwotną i wtórną niewydolność), aldosteronu i reniny (w celu wykrycia zespołu Conna), a także metanefryny lub katecholaminy w moczu lub surowicy (dla rozpoznania pheochromocytoma). Często wykonuje się testy stymulacyjne (np. test Synachtenem) lub supresyjne (test z deksametazonem). W Onkolmed dostępna jest też ocena elektrolitów (sód, potas) i glukozy, co pomaga diagnozować niewydolność nadnerczy czy cukrzycę towarzyszącą. Do obrazowania zalecamy tomografię komputerową lub rezonans magnetyczny jamy brzusznej, które dokładnie pokazują nadnercza (sąsiadujące z nerkami), wykrywając guzy i zmiany strukturalne. Scyntygrafia (np. MIBG lub PET) może być pomocna w wykrywaniu rozsianych nowotworów chromochłonnych.
Leczenie: W chorobie Addisona stosuje się zastępcze podawanie hormonów – glikokortykosteroidy (np. hydrokortyzon) oraz mineralokortykosteroidy (fludrokortyzon) w celu wyrównania niedoboru. Niezbędne jest regularne zażywanie leków oraz edukacja pacjenta (tzw. karta pacjenta z niewydolnością nadnerczy). W przypadku zespółu Cushinga leczeniem z wyboru jest chirurgiczne usunięcie zmienionego nadnercza (adrenalektomia) lub gruczolaka przysadki (w zależności od lokalizacji guza). Czasem stosuje się leki zmniejszające produkcję kortyzolu (np. ketokonazol, metirapone). W nadciśnieniowej hiperaldosteronizmie lekiem z wyboru jest usunięcie guza nadnercza; jeśli nie jest to możliwe, stosuje się spironolakton (antagonista aldosteronu). Pheochromocytoma wymaga przedoperacyjnego leczenia lekami blokującymi receptory α-adrenergiczne (aby ustabilizować ciśnienie) a następnie operacji usunięcia guza przez chirurga. W niektórych zaawansowanych przypadkach lub wznowach możliwe jest leczenie radioizotopowe izotopem ^131I-MIBG.
Specjaliści Onkolmed: Chorobami nadnerczy opiekują się endokrynolodzy i chirurdzy (w tym chirurgia onkologiczna). Istotna jest też konsultacja kardiologiczna (przy nadciśnieniu) oraz radiologiczna (do badań obrazowych). Onkolmed gwarantuje pełen zakres diagnostyki (laboratorium hormonalne, CT, MRI) oraz terapię – farmakologiczną, chirurgiczną i opiekę pooperacyjną.
Trzustka (część endokrynna)
Najczęstsze choroby: Komórki wysp trzustkowych produkują hormony (insulinę, glukagon, somatostatynę). Najczęściej spotykamy cukrzycę typu 1 i 2 (zaburzenia gospodarki glukozy, co omawia diabetolog), ale Onkolmed zajmuje się przede wszystkim guzami neuroendokrynnymi trzustki. Są to rzadkie zmiany, np. insulinoma (nadmierna produkcja insuliny), gastrinoma (nadmiar gastryny), glucagonoma czy VIPoma. Nowotwory te powodują specyficzne zespoły objawowe.
Objawy: Insulinoma objawia się epizodami silnej hipoglikemii – poceniem, kołataniem serca, drżeniem rąk, bólem głowy i zaburzeniami świadomości ustępującymi po posiłku. Gastrinoma prowadzi do wrzodów żołądka i biegunek (zespół Zollingera-Ellisona). Glucagonoma daje wysypkę (pogrubiającą skórę), utratę masy ciała i cukrzycę. VIPoma wywołuje biegunkę i zaburzenia elektrolitowe. Oprócz guzów endokrynolog zajmuje się też cukrzycą – zwłaszcza typu 1 (autoimmunologiczna) i typu 2 (insulinooporność). Diabetolodzy-endokrynolodzy Onkolmed pomagają pacjentom z nieprawidłowym poziomem glukozy i zaburzeniami hormonalnymi z tym związanymi.
Diagnostyka: W przypadku podejrzenia guza neuroendokrynnego wykonuje się pomiary hormonalne (np. stężenia insuliny, C-peptydu, gastryny, glukagonu) w specyficznych testach (np. test po głodówce dla insulinomy). Obowiązkowo badamy poziom glukozy i wykonujemy testy tolerancji glukozy. Obrazowo używamy tomografii komputerowej, rezonansu magnetycznego oraz endoskopowego USG trzustki, by wykryć guz i ocenić jego rozmiar. W Onkolmed dostępna jest także scyntygrafia receptorowa (np. PET z somatostatyną) dla guzów neuroendokrynnych. Podstawą rozpoznania cukrzycy są badania laboratoryjne – glukoza i hemoglobina glikowana HbA1c.
Leczenie: Guz neuroendokrynny trzustki zazwyczaj wymaga chirurgicznego usunięcia (np. resekcji fragmentu trzustki). Przed i po operacji można podawać analogi somatostatyny (octreotyd) redukujące wydzielanie hormonów. W insulinomie, jeśli operacja jest niemożliwa, stosuje się leki hamujące wydzielanie insuliny (np. diazoksyd) lub glukozę dożylną przy napadach hipoglikemii. W nowotworach o złym roku prognostycznym lub rozsianiu dodatkowo stosuje się leczenie systemowe (chemioterapia, terapia celowana). Cukrzyca leczy się wg standardów: insuliną (w cukrzycy typu 1 lub późnym typie 2) oraz lekami doustnymi i zmianą stylu życia.
Specjaliści Onkolmed: Trzustką endokrynną zajmuje się endokrynolog-diabetolog, często we współpracy z chirurgiem i onkologiem. W Onkolmed można uzyskać pomoc zarówno w leczeniu cukrzycy, jak i w skomplikowanych przypadkach guzów neuroendokrynnych trzustki. Dostępna jest diagnostyka endoskopowa, badania MRI/CT oraz opieka dietetyka wspierająca terapię.
Jajniki
Najczęstsze choroby: Jajniki produkują estrogeny i progesteron, więc choroby jajników wpływają na cykl miesiączkowy i płodność. Zespół policystycznych jajników (PCOS) to jedno z najczęstszych zaburzeń endokrynologicznych u kobiet w wieku rozrodczym. Objawia się nieregularnymi miesiączkami, nadmiernym owłosieniem typu męskiego, trądzikiem i często insulinoopornością. Inne problemy to pierwotna niewydolność jajników (przedwczesne wygasanie funkcji hormonalnej), torbiele jajników czy nowotwory hormonalnie czynne (np. guzy produkujące estrogeny lub androgeny). W okresie menopauzy naturalny spadek estrogenów może też wymagać konsultacji endokrynologicznej.
Objawy: PCOS daje nieregularne, rzadkie albo całkowicie zanikające miesiączki, trudności z zajściem w ciążę, znaczne owłosienie (hirsutyzm) lub łysienie typu męskiego, trądzik i nadwagę. Jajniki często są powiększone i pełne wielu niewielkich pęcherzyków. Nieleczony PCOS może prowadzić do zaburzeń metabolicznych, insulinooporności (niedawno rozpoznawanej także u szczupłych kobiet) i większego ryzyka cukrzycy. W przypadku guza jajnika mogą wystąpić dodatkowo bóle brzucha, uczucie pełności, a przy łagodnym guzie hormonalnym zaburzenia miesiączkowania i objawy nadmiaru hormonów (np. podobne do PCOS).
Diagnostyka: U kobiet z objawami PCOS wykonuje się badania krwi na poziom hormonów płciowych – testosteronu, LH, FSH, estradiolu, prolaktyny i androgenów oraz ocenę glukozy (ze względu na insulinooporność). Podstawowe jest USG przezpochwowe: wykrywa „policystyczne” jajniki (wiele pęcherzyków) i ocenia ich wielkość. Onkolmed dysponuje nowoczesną aparaturą USG i doświadczonymi ginekologami-endokrynologami. W razie niejasnych zmian wykonywane są dalsze badania obrazowe (rezonans miednicy).
Leczenie: W PCOS podstawą terapii jest zmiana stylu życia – normalizacja masy ciała, dieta i aktywność fizyczna. Leki obejmują antykoncepcję hormonalną (uregulowanie cyklu), metforminę (dla poprawy wrażliwości na insulinę) oraz środki obniżające poziom androgenów (flutamid). Przy problemach z płodnością stosuje się leki stymulujące owulację. Torbiele jajnikowe są zwykle obserwowane, czasem usuwane chirurgicznie, a złośliwe guzy – operowane w całości. Po menopauzie w przypadku niedoboru hormonów rozważa się HTZ (hormonoterapię zastępczą) pod ścisłą kontrolą endokrynologa.
Specjaliści Onkolmed: Chorobami jajników zajmują się ginekologowie i endokrynologowie oraz – w przypadku guzów – onkolodzy ginekologiczni. Nasza placówka oferuje konsultacje ginekologiczne, USG dopochwowe oraz badania hormonalne. Ginekolog zakwalifikuje do odpowiedniego leczenia (np. chirurgii laparoskopowej), a endokrynolog zadba o równowagę hormonalną.
Jądra
Najczęstsze choroby: Jądra produkują testosteron i plemniki. Do najczęstszych problemów należą hipogonadyzm męski (niedobór testosteronu), często z podłożem genetycznym (zespół Klinefeltera) lub nabytym (stres, leki). Inne schorzenia to żylaki powrózka nasiennego czy nowotwory jądra (głównie u młodszych mężczyzn). Z punktu widzenia endokrynologii ważne jest również andropauza – spadek poziomu hormonów z wiekiem.
Objawy: Niski testosteron objawia się obniżonym libido, impotencją, zmęczeniem, przyrostem tkanki tłuszczowej i utratą masy mięśniowej. Może pojawić się ginekomastia (powiększenie piersi) oraz bóle kości. Hipogonadyzm skutkuje bezpłodnością (problemy z spermatogenezą). Guzy jądra najczęściej objawiają się twardym guzkiem lub obrzękiem jądra, czasem bólami. Dodatkowe objawy nowotworu to zwiększone stężenie markerów nowotworowych (hCG, AFP).
Diagnostyka: Obejmuje badania hormonalne – poziomy testosteronu, LH, FSH, prolaktyny. Robi się także USG jąder (dostępne w Onkolmed) w celu wykrycia guzków lub zmian strukturalnych. W przypadku guza kierujemy pacjenta na marker hCG i AFP. Prześwietlenie płuc (RTG) lub tomografia jest wykonywana przy podejrzeniu rozsiewu nowotworowego.
Leczenie: W niedoborach testosteronu stosuje się terapię zastępczą testosteronem (tabletki, zastrzyki, plastry) pod kontrolą endokrynologa. W przypadku żylaków wykonuje się zabieg chirurgiczny. Guzy jądra z reguły wymagają chirurgicznego usunięcia jądra (orchidektomia) z dalszą chemioterapią lub radioterapią zgodnie z protokołami leczenia nowotworów jądra. Pacjentów po takich operacjach leczy się też farmakologicznie, aby wyrównać hormonalnie organizm i chronić płodność.
Specjaliści Onkolmed: Jądrami zajmują się urolodzy i androlodzy (leczący męskie narządy płciowe), a także endokrynolodzy. W Onkolmed dostępni są urolodzy wykonujący badania i operacje jąder oraz endokrynolog przepisujący terapię hormonalną. W razie wykrycia raka jądra włącza się onkologa zajmującego się chemioterapią lub radioterapią.
Specjaliści i zaproszenie do Onkolmed
W Lecznicy Onkologicznej Onkolmed w Warszawie pacjenci mają do dyspozycji pełne spektrum specjalistów endokrynologicznych: endokrynologów, onkologów, neurochirurgów, chirurgów (w tym onkologicznych), a także ginekologów, urologów i radiologów. Wszyscy współpracują interdyscyplinarnie przy diagnozie i terapii chorób gruczołów dokrewnych. Oferujemy nowoczesną diagnostykę – badania krwi (w tym hormonalne), USG, tomografię komputerową, rezonans magnetyczny, scyntygrafię oraz biopsje – i terapie: farmakologiczną, hormonoterapię, zabiegi chirurgiczne czy leczenie radioizotopowe (np. jodem ^131I w chorobach tarczycy).
W Onkolmed Lecznica Onkologiczna w Warszawie każdy pacjent może liczyć na indywidualną konsultację. Nasi specjaliści pomogą rozpoznać przyczynę dolegliwości hormonalnych, przedstawią wyniki badań i zaproponują optymalny plan leczenia. Zachęcamy do kontaktu i umówienia się na wizytę: zadzwoń pod numer +48 22 290 23 37 lub odwiedź naszą stronę, aby zarejestrować się online. Onkolmed to kompleksowa opieka – od profilaktyki i diagnostyki, przez leczenie, aż po rehabilitację – zapewniająca bezpieczeństwo i wsparcie na każdym etapie terapii.
Źródła: Dane zawarte w artykule pochodzą z najnowszych źródeł medycznych, w tym opracowań Onkolmed Lecznica Onkologiczna oraz materiałów edukacyjnych (Pacjent.gov.pl). Dzięki temu pacjent otrzymuje wiarygodne i aktualne informacje na temat diagnostyki i leczenia chorób endokrynnych.




